Критерии за трансфузия на еритроцити
обобщение
В интраоперативния период еритроцитите се прилагат главно след загуба на кръв. Загубата на кръв има две последици: хиповолемия и ниско ниво на хемоглобин. Обикновено първо се започва лечение на хиповолемия с кристалоиди и колоиди, тъй като нормоволемичната анемия се понася добре от повечето пациенти и ниското ниво на хемоглобина се коригира едва тогава. Съответно в тази статия се приема нормоволемия чрез обсъждане на критериите за трансфузия на еритроцити.
Важно е да се дефинират критериите за трансфузия на еритроцити, за да се избегнат ненужни кръвопреливания, както и да не се подценяват в ситуации, когато те могат да бъдат от полза. Понастоящем се знае малко за рисковете от недостатъчно преливане, но неадекватната стратегия за преливане не само може да бъде неефективна, но дори може да бъде вредна и да компрометира дългосрочните резултати. 1,2 В резултат на това няколко групи са разработили критерии за трансфузия на еритроцити. 3-8
Концепцията за критериите за преливане се основава на две предположения. 3 Първо, пациентите могат да получат усложнения от ниските нива на хемоглобин и второ, преливането на еритроцити го предотвратява. Въпреки че е интуитивно мислимо, има малко научни доказателства за тази концепция. Всъщност докладите показват, че преливането на еритроцити, съхранявани повече от две седмици, може да бъде относително неефективно за подобряване на оксигенацията на тялото. 9-11
Предишни препоръки
Няколко групи са публикували насоки за преливане на еритроцити. 3-8 Като цяло тези насоки съдържат прагове за Hb и физиологични признаци на неадекватна оксигенация за трансфузия. Старите насоки (1988-1992) разглеждат стойност на Hb по-малка от 7 g/dl като критерий за преливане, 4.6 по-новите директиви (1996-1998) стойност по-малка от 6 g/dl. 3,7 Важно е да се отбележи, че Hb под тези стойности не е абсолютна индикация за преливане на еритроцити, докато пациентът остава хемодинамично стабилен, но позволява такова преливане. От друга страна, всички препоръки считат, че трансфузията на еритроцити е много рядко показана с Hb над 10 g/dl. При нива на Hb между 6 или 7 g/dl и 10 g/dl, трансфузия на еритроцити може да бъде показана при пациенти с висок риск от органична исхемия.
По този начин наблюдението на пациентите за откриване на органична исхемия е от съществено значение за разумно приложение на трансфузия на еритроцити. Признаците на компрометирана оксигенация включват миокардна и церебрална исхемия, склонност към тахикардия и хипотония въпреки нормоволемия и достатъчна дълбочина на анестезия и, когато се наблюдава с белодробен катетър, екстракция на O2 над 50%, смесена венозна наситеност на O2 (PvO2) под 3,3 kPa
(25 mmHg) или консумация на O2 по-малко от 50% от изходното ниво. 7
Ако е даден един от тези критерии, човек може да избере да лекува това състояние с трансфузия на еритроцити. Въпреки това, често има и други възможности като хипероксична вентилация, тоест вентилация с чист O2 за подобряване на оксигенацията на тъканите. Дори и само в относително краткосрочен план, 12 хипероксична вентилация може да постави пациента в условия, подобни на Hb с 1-3 g/dl по-високо. 13,14 Друга възможност е да се избегне или лекува ускорен сърдечен ритъм: колкото по-висок е сърдечният ритъм, толкова по-високо е нивото на Hb, където се появява сърдечна исхемия, 15,16 по подобен начин, по-ниско е сърдечната честота и по-ниско допустимото ниво на Hb без признаци на сърдечна исхемия.
Последици от недостатъчната концентрация на Hb: целият организъм
Тахикардия и хипотония, особено по време на периоди на ускорена загуба на кръв, са показателни за хиповолемия или, ако такава е изключена, недостатъчна концентрация на Hb. Според доклад на Колежа на американските патолози, екстракцията на O2 по-голяма от 50%, PvO2 под 3,3 kPa (25 mmHg) или консумацията на O2 по-малко от 50% от изходното ниво са признаци на компрометирана оксигенация. 7 В различни проучвания 17-21 е установена екстракция на O2 над 50%, когато всички компенсаторни механизми са изчерпани; следователно може да се счита за надежден критерий за преливане. Проблемът обаче е, че само няколко пациенти са снабдени с белодробен катетър.
PvO2 с по-малко от 3,3 kPa (25 mmHg) също се счита за критерий за трансфузия. 7 Тази стойност обаче е твърде ниска. Непряко Доклад 7 се отнася до проучване 18, при което PvO2 с по-малко от 3,3 kPa (25 mmHg) се наблюдава само след хемодинамичен колапс. По този начин PvO2 с по-малко от 4,3 kPa (32 mmHg) изглежда е по-подходящ праг, тъй като под тази стойност консумацията на O2 постепенно намалява при хемодулирани прасета. 19.
Последици от недостатъчна концентрация на Hb: отделни органи
Възможна е исхемия на различни органи въпреки липсата на признаци на недостатъчна оксигенация на целия организъм. Поради тази причина е важно наблюдението на исхемията на органите, особено на сърцето и мозъка.
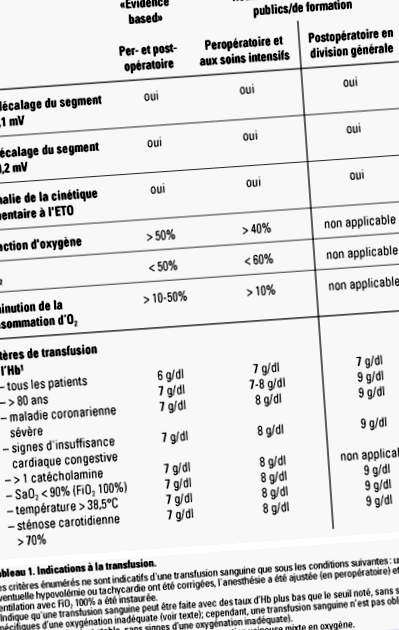
5-оловната ЕКГ и трансезофагеалната ехокардиография се използват за откриване на сърдечна исхемия. Нова депресия на ST сегмента над 0,1 mV или нова кота ST сегмент над 0,2 mV за повече от една минута е показателна за сърдечна исхемия. При ниско ниво на Hb се наблюдава преди всичко депресия на ST сегмента. Увеличаването на концентрацията на Hb от 1 до 2 g/dl обръща депресията на ST сегмента. 22 Непрекъснатото наблюдение на ЕКГ с отводи II и V5 е най-важният метод в клиничната медицина за откриване на миокардна исхемия.
Комбинацията от отвеждания II и V5 дава възможност да се открият 80% от промените на ST сегмента, откриваеми на 12-отводна ЕКГ. С новите устройства, позволяващи автоматичен анализ на ST сегмента, беше открита чувствителност от 70% и специфичност от 89%, в сравнение със записа на Holter. 23.
За ранно откриване на сърдечна исхемия е предложена и трансезофагеална ехокардиография. Досега не е доказано, че чувствителността на трансезофагеалната ехокардиография е по-голяма от тази на ЕКГ. В сърдечната хирургия ЕКГ и трансезофагеалната ехокардиография откриват едновременно миокардна исхемия. 24 ЕКГ мониториране с отводи II и V5 в момента е най-важният клиничен метод за откриване на миокардна исхемия.
Мониторирането на мозъчната оксигенация е по-трудно от наблюдението на сърцето. Въпреки че има техники за оценка на церебралната оксигенация, нито една не е клинично достъпна или валидирана. Въпреки това, церебралното разпределение на O2 се поддържа по време на намаляване на концентрацията на Hb чрез увеличаване на мозъчния кръвоток, дори при наличие на каротидна стеноза 25,26 и мозъчен оток. Експериментално. 27 Като се има предвид липсата на мониторинг на адекватна церебрална оксигенация, може да е оправдано да се стремим към малко по-високи стойности на Hb при пациенти с мозъчно-съдова болест или мозъчна травма.
Спланхничната оксигенация също е трудна за наблюдение. Тонометрията на стомашната лигавица може да открие компрометирана спланхнична перфузия, но сега не е ясно дали тази техника е в състояние да наблюдава и оксигенацията при напреднала нормоволемична хемодилуция и при остра нормоволемична анемия. Въпреки това, спланхничната оксигенация обикновено се поддържа добре дори по време на напреднала нормоволемична хемодилуция, 16,28 и поради това не е необходимо специфично наблюдение.
Логистика и реалности
Освен физиологичните аспекти, има и други важни фактори, които влияят върху решението за преливане или не. Тези фактори включват опита на анестезиолога, уменията на хирурга, степента и предвидимостта на загубата на кръв, времето, необходимо за измерване на концентрацията на Hb и за получаване на концентратите на еритроцитите. Освен това е важно качеството на грижите за пациентите. По време на операцията екип от анестезиолози се грижи непрекъснато за пациента, за да постигне оптимална белодробна оксигенация и стабилна хемодинамика, по-специално за избягване на тахикардия. При тези обстоятелства е възможно да се повярва, дори ако не е официално доказано, че се понася по-нисък Hb, отколкото в следоперативния период, където наблюдението, белодробната оксигенация и присъствието на болногледачи обикновено са по-малко интензивни.
Следователно, критериите за следоперативна трансфузия, по-широки от тези на интраоперативната фаза, могат да бъдат оправдани. Макар често да се пренебрегват, тези фактори могат да повлияят на решението за преливане или не поне толкова, колкото чисто физиологичните критерии.
Клинични критерии за трансфузия
Критериите за трансфузия на еритроцити включват физиологични признаци на неадекватна оксигенация и нива на Hb. Преди всяко преливане на еритроцити трябва да се гарантира, че хиповолемията е коригирана, анестезията е коригирана и пациентът е проветрен със 100% O2.
Интраоперативно съгласно консенсус ("основано на доказателства")
С Hb по-малко от 6 g/dl, може да се приложи трансфузия на еритроцити, но ако пациентът е хемодинамично стабилен, трансфузията може да се откаже.
С Hb между 6 и 10 g/dl, това са признаците на неадекватна оксигенация, които мотивират трансфузията. Тези признаци са при липса на хиповолемия: тахикардия и хипотония, екстракция на O2 над 50%, смесено венозно парциално налягане на O2 по-малко от 4,3 kPa (32 mmHg), намаляване на консумацията на O2 с повече от 10% необяснимо в противен случай и признаци на неадекватна локална оксигенация като миокардна исхемия (Таблица 1).
При концентрации на Hb по-големи от 10 g/dl, рядко са показани трансфузии на еритроцити.
Трансфузията може да бъде показана с Hb по-малко от 7 g/dl, например с температура над 38,5 ° C, нарушена белодробна функция (100% SaO2 2), известна коронарна артериална болест, застойна сърдечна недостатъчност, каротидна стеноза (> 70% ), мозъчна травма и вероятно при пациенти над 80-годишна възраст.
Интраоперативно в държавни болници и болници за обучение
В тези ситуации може да е разумно да се прелива с малко по-високи прагове на Hb, но концепцията за основаване на трансфузиите на еритроцити върху физиологични признаци на неадекватна оксигенация и концентрация на Hb остава валидна. По този начин може да се избере общ критерий за преливане на Hb по-малко от 7 g/dl. По същия начин физиологичните признаци на неадекватна оксигенация могат да бъдат дефинирани по-широко (екстракция на O2> 40%, SvO2 2> 10%).
За пациенти с висока температура
> 38,5 ° C, нарушена белодробна функция (SaO2 2), известна коронарна артериална болест, застойна сърдечна недостатъчност, каротидна стеноза (> 70%), черепно-мозъчна травма и евентуално възраст> 80 години, по-ниският критерий от 8 g/dl може да бъде посочено (таблица 1).
Следоперативни критерии
За хемодинамично стабилни пациенти с адекватна белодробна функция (SaO2> 95%) и без признаци на неадекватна интра- и следоперативна оксигенация, могат да се използват същите критерии, както за интраоперативната фаза. По-рестриктивни критерии могат да се използват при млади и здрави пациенти. По същия начин кръвопреливането не е задължително във всички случаи (стабилен пациент, без признаци на неадекватна оксигенация).
При пациенти с нестабилна хемодинамика първо трябва да се коригира възможната хиповолемия, да се оптимизира обмяната на газ чрез прилагане на допълнителен О2 и да се осигури адекватно перфузионно налягане, например с допамин.
Ако тези мерки не успеят да стабилизират пациента, е показана трансфузия на еритроцити при Hb по-малко от 8 g/dl. При пациенти с тежка коронарна артериална болест, застойна сърдечна недостатъчност, лекувана с повече от един катехоламин и вероятно при пациенти над 80-годишна възраст, Hb по-малко от 9 g/dl може да се използва като критерий за следоперативна трансфузия.
Критерии за автоложни срещу алогенни трансфузии на еритроцити
Рисковете от автоложно преливане са по-ниски от тези при алогенно преливане. 29,30 Следователно необходимо ли е да се прилага автоложно преливане по по-либерален начин? Общо валиден отговор не е възможен. Тъй като кръвопреливането на автоложна кръв не е без риск, показанието за такова преливане също трябва да бъде добре претеглено, като критериите вероятно едва ли са по-щедри. 31
- Дисмагнезиемия - швейцарски медицински преглед
- Двойно антиагрегационно и орално антикоагулиране рискована диета - Swiss Medical Review
- Ендокринология - Swiss Medical Journal
- Болезнено рамо, амбулаторна помощ - Swiss Medical Review
- Трябва ли да се оперират всички премалигнени лезии на гърдата на Swiss Medical Review