Оценка и лечение на урогенитални инфекции
обобщение
Въведение
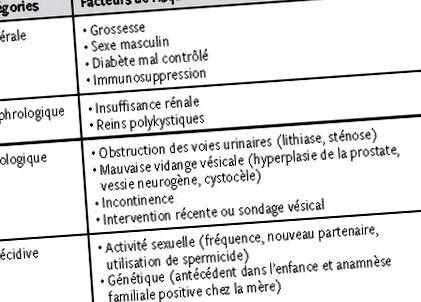
Пътят на инфекция на урогениталния тракт обикновено е възходящ. Това обяснява повишената уязвимост на жените към инфекции поради къса уретра. При по-възрастните мъже намаляването на простатния секрет и появата на обструктивни нарушения значително намаляват това неравенство. Стерилността на системата зависи от ефективното изпразване на пикочния мехур за потискане на пикочните патогени. Всеки фактор, възпрепятстващ изпразването, обструктивен, функционален или ятрогенен, увеличава риска от инфекция. Трябва да се идентифицират определени специфични области, които отслабват пациента или го правят по-податлив на инфекции (маса 1).
Списък на рисковите фактори за урогенитална инфекция
Грам отрицателни бацили от храносмилателната флора най-често се изолират (Escherichia coli, Proteus spp, Klebsiella spp). Е. coli, открит в 65-90% от неусложнени случаи на цистит, е типичният уропатоген поради повишената му способност да се придържа към уротелия чрез фимбрии. Следват грам положителните коки, особено стафилококи и ентерококи. Полово предаваните микроби (N. gonorrhoeae, C. trachomatis, M. genitalium, T. vaginalis и U. urealyticum) също трябва винаги да се имат предвид.
Устойчивостта на хинолони и цефалоспорини от 3-то поколение (C3G) нараства непрекъснато при E. coli и K. pneumoniae в повечето европейски страни, включително Швейцария, където делът на E. coli, устойчив на хинолони, се е увеличил от 10,3% през 2004 г. до 20,5- 20,9% през 2015 г., а този на Е. coli, устойчив на C 3 G от 0,9% до 9,7-10,1%. 1 C3G резистентност съвпада с нарастващата изолация на широкоспектърни организми, произвеждащи бета-лактамаза (ESBL). С оглед на това постепенно увеличаване на бактериалната резистентност, всяка инфекция, различна от първия епизод на неусложнен цистит при небременни жени, трябва да бъде документирана чрез посев на урина с антибиограма и препоръките за емпирично лечение трябва да бъдат преразгледани.
Безсимптомна бактериурия
Асимптоматичната бактериурия е растеж на един или повече микроби в урината на човек без симптоми. Често е и съответства на коменсална колонизация. 2 Открива се при 1–5% от жените преди менопаузата и при 15–50% от институционализираните пациенти. Всеки пациент с пикочен катетър трябва да се счита за колонизиран. Някои категории пациенти, като бременни жени или диабетици, са по-често. Само бременни жени трябва да се лекуват рутинно поради повишен риск от пиелонефрит. 3 В други случаи обикновено е най-добре да се въздържате от лечение, тъй като някои колонизации дори изглежда предпазват гостоприемника от симптоматична инфекция. 4 Въпреки това, в случаите, когато Proteus spp е изолиран, уралитичната активност на зародиша може да насърчи образуването на уролитиаза, което може да представлява аргумент за лечение на инфекция, дори безсимптомна. Въпреки това, бактериалната колонизация не може да се счита за тривиална при млади мъже и трябва да се спомене хроничен простатит. При възрастни мъже трябва да се търси обструктивно разстройство, което го благоприятства.
Цистит
Офисният тест за измерване на урина е много полезен поради отлична отрицателна прогнозна стойност. 5 Официалната диагноза обаче се основава на култура на урина, като се определя като наличие на ≥ 10 4 CFU при мъжете и ≥ 10 5 CFU при жените в средата на потока урина. Систематично се препоръчва при мъже, бременни жени и в случай на рецидив. Културата с антибиограма позволява документиране на зародиша и насочване към антибиотична терапия. Лечението с хинолон (ципрофлоксацин, норфлоксацин) не се препоръчва като лечение от първа линия от няколко години. Поради повишената бактериална резистентност и отличното проникване на хинолони в тъканите, този клас трябва да бъде запазен за паренхимни инфекции с документирани чувствителни микроби (пиелонефрит, простатит, орхиепидидимит). Всички препоръки за лечение са изброени в таблица 2.
Обобщение на урогениталните инфекции
Повторен цистит
Рецидивиращият цистит се определя като> 2 инфекции за 6 месеца или> 3 инфекции годишно. Хронологията на епизодите и документирането на зародиша чрез култура и антибиограма позволяват да се определи дали има реинфекция или персистиране на същия зародиш в пикочните пътища. Оценката включва търсене на системни рискови фактори, които са в основата на спад в защитните механизми на гостоприемника, като бъбречна недостатъчност, диабет или някакво имунокомпрометирано състояние.
В повечето случаи това са млади жени в пременопауза, които се представят с повторни инфекции с Е. coli. Възможна повишена индивидуална чувствителност от генетичен произход, 6 (предполага се от инфекции в детска възраст, при майката), свързана с щамове на E. По-вирулентните коли по отношение на колонизацията нагоре и инвазията 7 вероятно са причината. Преобладаващият рисков фактор е повишената сексуална активност. 8 Наличието на функционална или анатомична аномалия е рядко срещан рисков фактор (цистоскопията и изображенията не се препоръчват като първа линия). 9 И накрая, при жени след менопаузата вагиналната деколонизация в лактобацилите може да бъде рисков фактор и трябва да бъде заместена. 10.11
В случай на реинфекция, управлението се извършва на етапи.
На първия ред пациентът трябва да бъде информиран за всички прости профилактични мерки за насърчаване на хигиената и поддържане на вагиналната флора. Осигурете добра хидратация и често уриниране, особено след коитала. Не препоръчвайте къпане, особено с добавяне на шампоан или балончета във вода, прекомерно вагинално измиване, използване на основни сапуни, спермициди и "оклузивно" бельо. Нито едно проучване обаче не показва ясна връзка между тези навици и повтарящите се инфекции на пикочните пътища и този съвет е емпиричен.
Като втора линия има алтернативни терапии срещу Е. coli, като 3-месечна имунопрофилактика с Uro-Vaxom 12,13 или дневна рецепта на D-маноза за намаляване на адхезионния капацитет на Е. coli до лигавицата. 14 От тези две възможности само първата се препоръчва от Европейската асоциация по урология. Предписването на сок от червена боровинка, въпреки няколко обнадеждаващи проучвания, вече не се препоръчва, тъй като не е демонстрирало ясно ефикасност според неотдавнашен мета-анализ на 24 проучвания, включващи 4473 участници. 15
В третия ред антибиотичната профилактика с котримоксазол или нитрофурантоин може да се разглежда под формата на самолечение веднага щом се появят симптоми или посткоитална или непрекъсната профилактика. Тази последна опция трябва да се разглежда само по изключение. Ако е избран, важно е да запомните, че продължителната употреба на нитрофурантоин в редки случаи може да доведе до тежки чернодробни и белодробни усложнения. 16.
При мъжете е необходимо преди всичко да се изключи и ако е необходимо да се лекува лошо изпразване на пикочния мехур, причинено от обструктивно разстройство, което може да бъде фактор за реинфекция. Хроничният бактериален простатит остава основната причина за персистираща инфекция при хората. 17
При наличие на бактериална персистенция, въпреки първото удължаване на антибиотичната терапия, се препоръчва урологично изследване. При изследванията трябва да се търси анатомична или функционална причина и да се изключи, според случая, наличието на тумор или литиаза чрез цистоскопия и изображения на пикочните пътища.
Пиелонефрит
Класическата клинична форма се определя като болка в хълбока, свързана с трескаво състояние със или без втрисане. Често присъстват гадене и повръщане и липсата на свързани симптоми на цистит не изключва тази диагноза. 18 Счита се за неусложнена при едностранна болка при здрава жена без хипотония. Класически може да се усложни в случай на бременност, предвид рисковете за майката и плода, 19 при пациент с диабет 20, а също и в случай на бъбречна недостатъчност, която може бързо да се декомпенсира. 21 Обструктивният пиелонефрит трябва да бъде изследван при най-малкото клинично подозрение с оглед на риска от уросепсис. Това е абсолютна урологична спешност. Ултразвукът може да разкрие разширяване на пикочните пътища и уро-КТ остава изборът за избор.
Обработката включва кръвна картина и биологична обработка за търсене на възпалителен синдром, както и утайка и посявка на урина с антибиограма.
Препоръчва се лечение с хинолони в продължение на една седмица. 22 Антибиотичната терапия трябва да се преоцени след 48 часа в зависимост от открития зародиш и антибиограмата. Ако зародишът е устойчив на хинолони, трябва да се избере друг антибиотик според антибиограмата и за предпочитане е лечението да се удължи до 2 седмици.
Ако пациентът остане фебрилен след 48-72 часа на добре проведена антибиотична терапия или ако има клинично влошаване, изобразяването е показано за усложнение като абсцес или запушване на пикочните пътища. Изправен пред силен системен възпалителен отговор (треска, левкоцитоза, тахикардия, тахипнея), се предлага уросепсис и предполага спешна хоспитализация. След това пробата от кръвна култура преди въвеждането на антибиотици се добавя към основната оценка.
Уретрит
Уретритът е възпалително засягане на предната уретра, като засягането на задната уретра при мъжете обикновено съответства на простатит. На практика уретритът може да бъде класифициран в гонококов и негонококов, които са много по-чести и най-често се дължат на Chlamydia trachomatis, Mycoplasma genitalium, Trichomonas vaginalis и Ureaplasma urealyticum.
Целта на клиничния преглед е да обективизира възпалението на метуса и отделянето. Трябва да се търси разширяване на простатата и външните гениталии, особено при наличие на общи инфекциозни признаци като треска. По време на физически преглед компресията на пениса от основата може да бъде полезна за разкриване на отделянето.
Балансът обикновено е пряк преглед и култура на потока, ако има такъв. В този случай се препоръчва получаване на антибиограма за N. gonorrhoeae поради възможна резистентност към емпирично предписани антибиотици. 24 При липса на отделяне откриването на C. trachomatis и N. gonorrhoeae чрез PCR върху цитонамазка или в урина с първа течност остава изборен тест. 25 В случай на отрицателна обратна връзка, PCR на урината може да се направи и за T. vaginalis, M. genitalium и урината може да покаже U. urealyticum.
Емпиричната терапия се основава на еднократна доза цефтриаксон 500 mg интрамускулно, комбинирана с еднократна доза азитромицин 1 g перорално. 26 В случай на липса на отговор, пациентът може да бъде лекуван емпирично с метронидазол и азитромицин, като се предположи, че има инфекция с T. vaginalis или M. genitalium. 27
При проследяването е необходимо да се лекуват партньорите, да се препоръча сексуално въздържание или поне използването на презервативи за 1 седмица и да се направи преглед на контрола на пациента с резултатите от анализите.
Простатит
Бактериалното възпаление на простатата е клинична диагноза. В зависимост от продължителността на симптомите, тя се определя като остра или хронична от 3 месеца. При остър простатит най-често срещаният механизъм е възходяща инфекция с типични уропатогени. При хронични случаи обаче зародиш се идентифицира само в 5-10% от случаите. 28 При пациент на възраст> 50 години е необходимо да се търси допринасящ фактор като лошо изпразване на пикочния мехур или скорошна история на урологични интервенции като биопсии на простатата, най-често отговорни за инфекции с класически уропатоген. При млад пациент помислете за ППИ и потърсете предварително уретрит или рискова сексуална активност. Орхиепидидимитът е често свързан и вторичен. Простатитът трябва да се счита за тежка инфекция и се препоръчва предпазливост при немощни пациенти.
Пациентът обикновено съобщава за остра треска, предполагаща грипоподобно заболяване. Описаната болка е променлива, но най-често е перинеална или дори скротална. Симптомите включват раздразнителни нарушения на изпразването и понякога затруднено уриниране с риск от задържане на урина около 10%. 27
Клиничният преглед се основава на дигиталния ректален преглед: казват, че простатата е „сочна“ (хармонично подута и изпъкнала в ректума) и много болезнена. Наличието на много болезнена флуктуираща област е показателно за абсцес. Абсцесът на простатата е рядък, но трябва да се има предвид, ако се промени слабо след 48 часа адекватна антибиотична терапия.
След дигиталното ректално изследване е препоръчително да се направи посявка на урина на първото чернови. Отрицателната култура по никакъв начин не изключва диагнозата. Храните с формула и кръв разкриват възпалителен синдром. Измерването на много високо ниво на PSA може да помогне при диагностицирането.
Лечението се основава на ранното приложение на антибиотици. Лечението се различава в зависимост от риска от ППИ. В случай на нисък риск, най-добрият избор е хинолон поради отличната бионаличност и проникване в простатата. Котримоксазол е валидна алтернатива. Стандартното лечение трябва да продължи 14 дни и може да бъде удължено в зависимост от напредъка или ако има рецидив общо до 4 до 6 седмици. Ако има висок риск от ППИ, лечението е еднократна доза цефтриаксон, последвана от 10 дни доксициклин. 27.29
Хроничният простатит е все още слабо дефиниран обект с множество хронични, тъпи и променливи болки в перинеума или таза, без свързани инфекциозни признаци. Може да усложни острия простатит или да започне веднага. Рядко се изолира зародиш и антибиотиците често се предписват емпирично при липса на положителна култура. 29 Въпреки това е за предпочитане да не се започва антибиотична терапия без микробиологична документация. Наличието на обструктивни смущаващи нарушения може да се подобри с терапия с алфа-блокери, но проучванията не са показали превъзходство над плацебо. Препоръчва се предписването на противовъзпалителни лекарства, но трябва да се вземат предвид дългосрочните странични ефекти. 30
Орхиепидидимит
Както при простатита, тази диагноза се основава на физически преглед. В зависимост от болката и местоположението на болката можем да различим орхит, епидидимит и орхиепидидимит. Изолираният орхит често е вирусен при млад постпубертет, заразен с паротит; това се случва в 20-30% от случаите, но е станало рядко след ваксинация. 31 В редки случаи епидидимит може да се наблюдава на фона на високи дози амиодарон. 32 Епидидимитите и орхиепидидимитите най-често са от бактериален произход. Болестта често започва в епидидима и се разпространява вторично до тестисите. Що се отнася до простатита, при млади пациенти (27
Обикновено пациентът съобщава за едностранна или двустранна болка с прогресивно начало, свързана с локални възпалителни признаци. Свързаният простатит винаги трябва да се търси чрез дигитално ректално изследване и усукване на тестисите в случай на съмнение.
Обработката включва формула и химия на кръвта за възпалителен синдром, както и анализ на урината и култура с антибиограма. Ултразвуковият доплер може да потвърди диагнозата, като покаже отоци и хиперемия на тъканите. Изправен пред особено възпалителен локален статус и лабораторните резултати, които го предполагат, трябва да се обмисли болнично лечение.
Хинолоните са ефективни при лечението на бактериален орхиепидидимит. 33 Препоръчва се лечението им да се извършва емпирично по модел, подобен на простатит.
Заключение
Клиницистът трябва да може да разпознава различните обекти на инфекции на урогениталния сайт. Въпреки адекватно идентифицирания клиничен синдром е възможно емпиричните лечения да стават все по-неефективни поради нарастващата бактериална резистентност. Систематичното провеждане на антибиограми ще направи възможно адаптирането на лечението в случай на доказана резистентност.
Конфликт на интереси:
Авторите не са декларирали конфликт на интереси във връзка с тази статия.
Практически последици
▪ Урогениталната система е особено засегната от развитието на антибиотична резистентност при ентеробактерии и полово предавани инфекции
▪ Уринарната култура с антибиограма може да бъде спестена само при жени с изолиран епизод на прост цистит
▪ Урологът намира своята роля в управлението на рискови фактори, чието въздействие е да насърчи или влоши инфекцията
- Превенцията на исхемична болест на сърцето е по-добра от лечението ... Но как Swiss Medical Journal
- Clostridium difficile колит нови препоръки за управление - Swiss Medical Review
- Главоболие при бременни жени, какво спешно лечение в швейцарски медицински преглед
- Центровете за бариатрична медицина защо, как Swiss Medical Review
- Ползи от рехабилитацията на периферна лицева парализа - Swiss Medical Review